LETÖLTHETŐ TÁPLÁLKOZÁSI NAPLÓ
Mielőtt első alkalommal érkeznénk a dietetikusunkhoz, érdemes letölteni az alábbi, 3 nap étkezéseit felölelő táplálkozási naplót.
A dietetikus így könnyebben kap átfogó képet a szokásainkról, életritmusunkról, amelyekhez igazítva javasolja majd a kifejezettem számunkra szóló, ezen életritmus köré építhető, személyre szabott diétát.
Nem baj, ha hirtelen nem tudjuk a pontos mennyiségeket grammra megjelölni. A lényeg az, hogy az összeállított, megszabott, időhöz kötött diétánkat ehhez képest tudatosan, megfelelően pontosan tartsuk majd be, s higgyük el, a következő találkozásra már igen akkurátusan le tudjuk írni az elfogyasztott adagok mennyiségét:)). Szeretettel várjuk a találkozásokat!
Diéta vagy sport?
Életmódváltás – a diéta, vagy a sport a fontosabb?
Vannak időszakok mikor valahogy új lendületet kap az ember egészséges életmódra (avagy életmódváltásra) törekvése is. Legyen ez akár Újévkor, vagy a nyár közeledtével, esetleg épp a tanév kezdetén (előrelátóbban készülve már a következő nyárra) gyakran felmerülő kérdés, hogy hol is érdemes kezdeni: az étrendre tegyük a fókuszt, vagy inkább az edzést csavarjuk maximumra? Az egészséges életmód alapvető tényezői, pillérei ugyanazok, akár inzulinrezisztens az ember, akár nem.
Az egészséges életmód célja egy egészséges, számunkra optimális test “kialakítása” – méretét, formáját, és a működését tekintve is. Ehhez próbálunk közelíteni. Van, akinek csökkentenie kell a testtömegét, van, akinek növelni, és van, akinek az izomzat és zsírszövet arányait kell átgyúrni/megfelelő szinten tartani.

A cél tehát nem egy megálmodott szám a mérleg kijelzőjén, vagy az XS-es konfekcióméret, hanem az, hogy minden rendben működjön rajtunk/bennünk: bírjuk a megterhelést, ne tartsunk magunkon se túl sok, se túl kevés tartalékot, pörögjön az anyagcserénk, rendben legyenek a hormonjaink, a vércukorszintünk, a keringésünk, stb. A formás, sportos külső voltaképp pozitív mellékhatása lesz annak az életmódnak, ami ezekhez a célokhoz elvezet. Ennek kulcsa nem csak a testtömegünk optimalizálása, de annak összetételére is figyelni kell: azaz arra, hogy mennyi belőle az izomtömeg, és mennyi a zsírszövet.Nem mellesleg, ez az arány nagyon fontos lesz majd az inzulinrezisztenciánk javításának szempontjából is.
Mihez járul hozzá a diéta?
A diéta, étrend… szóval az, amit úgy általában megeszünk (nem csak néhány hetes kampányidőszakokban, hanem egész évben) hivatott fedezni a szervezet energia és tápanyag szükségletét. Energia (kcal) kell ahhoz, hogy működjenek az alapvető életfunkciók, hogy fenntartsuk a testhőmérsékletet, és hogy fedezzük a fizikai aktivitás energiaszükségletét is.
Ha ennél a szükségletnél többet viszünk be, azt a szervezet elraktározza – zsírpárnát épít belőle. Ha ennél kevesebbet – esetleg az alapvető életfunkcióink szükségleténél (BMR) is kevesebbet – az gyakorlatilag vészhelyzetet jelent a szervezet számára: azt jelzi, hogy nincs elég élelem, takarékoskodni kell az energiával. Az anyagcserénk lelassul, tartalékolni kezdünk (alig eszünk, mégis hízunk).

Az így elért súlyvesztés általában először az izomtömegből történik, mivel 1. könnyebb lebontani, mint a zsírszövetet 2. az izmok a nagy energiafelhasználók, ha tehát először azoktól szabadulunk meg, tovább bírjuk kevesebb energiabevitellel. Ha viszont így fogyunk, akkor arányaiban a testzsírszázalékunk emelkedik – így lehet mondjuk 56 kilósan is kövérkésnek lenni. Emellett pedig előbb-utóbb megborul még pár dolog a szervezetünkben, például a hormonrendszerünk. És itt ne csak a nemi hormonokra gondoljunk (bár igen, így tudja a hízás, vagy a fogyókúra felrúgni mondjuk a női ciklust), hormonok felelnek többek közt a vércukrunk szintentartásáért, a sejtek energiával való ellátásáért, az alvásért, a közérzetünkért is.
Egyfelől tehát fontos, hogy rendben legyen az elfogyasztott kalória mennyisége (ne legyen túl sok, de ne is legyen túl kevés). Másfelől pedig fontos az is, hogy ezek ne üres kalóriák legyenek (a jó öreg rejtett cukrok), hanem olyan ételekből, italokból származzanak, amik megfelelő mennyiségű és minőségű tápanyagokkal (szénhidrátokkal, fehérjékkel, zsírokkal, rostokkal, vitaminokkal, ásványi anyagokkal, stb.) is ellátják a szervezetet.Így jön képbe tehát a túl sok hasznos tápanyaggal nem szolgáló, túlságosan feldolgozott, finomított élelmiszerek visszaszorítása – tipikus példái ennek a hozzáadott cukrot tartalmazó ételek, italok, a fehér lisztből készült tészták, pékáruk, a zsírban, olajban sült ételek, ropogtatni valók – azaz a boltokban kapható üdítők, nassolni valók, szószok, készételek impozáns százaléka. Ezek helyett inkább értékes rostokat, vitaminokat, minőségi szénhidrátokat és egyéb fontos tápanyagokat adó gabonákból, zöldségekből, gyümölcsökből, sovány húsokból, tejtermékekből, tojásból, halból, stb. visszük be a szükséges energiát.
Ha ezek mellett a táplálkozásunkban rendszer is van, ésszerű időközönként van elosztva (nem napi 1-2 alkalommal és nem is egész nap eszegetve), azzal megint csak az egészségünket szolgáljuk. Nem csak a vércukor- és inzulinszintünknek, teszünk jót azzal, hogy kiegyensúlyozottan tartjuk (nem engedjük nagyon leesni és nem is dobáljuk az egekig), nem csak a falási rohamokat kerülhetjük így el, de alapvetően azt is megüzenjük a szervezetünknek, hogy nyugodtan felgyorsíthatja az anyagcserét, elengedheti a túlzott tartalékokat, hiszen érkezni fog az utánpótlás és bátran építhet izmokat is, mert van miből.
Plusz, egy megfelelő, egészséges táplálkozás mellett nem puffadunk, nem pang bennünk az emészteni való, ezzel is hozzájárul a lapos has eléréséhez és megtartásához.
Ez tehát az étrend alapvető jelentősége a zsírpárnák eltüntetésében és az izmok építésében. És ahogy a zsírszövet és az izomtömeg aránya normalizálódik, úgy leszünk fittebbek, formásabbak, javul a keringésünk, inzulinérzékenységünk, gyorsul az alapvető anyagcserénk is – és ezzel egyébként valamelyest megnő az energiaigényünk is – tehát az étrendet időről időre felül kell vizsgálni.
Nem árt közben észben tartani azt sem, hogy valamennyi tartalék szükséges a szervezet kiegyensúlyozott működéséhez (ez nőknél több, mint férfiaknál), van tehát az a testszírszázalék, ami alá nem érdemes menni ha nem akarjuk megint csak felborítani a rendet. Nagyjából 22-26% testzsír mellett működnek optimálisan pl. a női hormonok – ennyivel viszont kockás hasunk nem igen lesz még. (De formás már igen.) Aki tehát attól tart, hogy egy egészséges életmód mellett majd “túl izmos”, meg szikár és szálkás lesz, az megnyugodhat: nem megy az olyan könnyen.
És mi a sport szerepe?
Először is, a fizikai aktivitás az élet része. Az emberi test arra lett tervezve, hogy mozogjon: gyalogoljon, fusson, másszon, ússzon, cipeljen – nem arra, hogy az autóban üljön, az irodában üljön, a tv előtt üljön és a telefont nyomkodja. Az izomzatunk arra van kitalálva, hogy bírjuk a fizikai megterhelést. Az izmoktól leszünk formásak, fittek, ők pörgetik az anyagcserénk (rajtuk vannak az inzulin receptorok is), tartják a gerincünk, a belső szerveink, támasztják az ízületeinket és égetik el a fölösleges kalóriákat is. (Utóbbi okból sem túl hatékony kardiózással fogyni akarni, ha nincs rajtunk elegendő izom.) Szóval, az izmok kellenek az egészséghez, a nőknek is.

Igen ám, de mi történik, ha nincs elegendő fizikai aktivitás, megfelelő megterhelés?
Először is, a szervezet annyi izmot igyekszik magán tartani, amennyi az aktivitásunkhoz éppen elegendő. (Hiszen kalóriák szempontjából “drága” a fenntartásuk.) Ha tehát az aktivitás csökken, több-kevesebb idő után elkezd leépülni az izomzat is. Ha emellé az étrendünk sem jó – túl kevés a bevitt energia, tápanyag – akkor ez a folyamat gyorsul. Ahogy az izomzat csökken, arányaiban úgy zsírosoduk, jön tehát megint a skinny fat jelenség – így lehet gyakorlatilag kövérre fogyókúrázni magunkat.
Szóval, ahhoz, hogy izmosak legyünk, hogy a felépített izmokat megtartsuk, szükségünk is kell legyen az izmokra: terhelnünk kell őket. Ehhez kell a rendszeres sport.
Fejlődni is terhelés hatására fog az izomzat (de nem terhelés közben, hanem a pihenés, regenerálódás alatt), így aztán ahhoz, hogy növeljük a tömegünket, megint csak kell a sport.
És a fizikai aktivitásunk energiaigényének fedezésére fogják az izmok elégetni a bevitt és a fölöslegesen tárolt energiákat is – azaz a sporttal tudjuk növelni az energiafelhasználást, megteremteni az egészséges fogyáshoz szükséges energiadeficitet is. A zsírból fogyáshoz tehát megint csak kell a sport.
Erősítés vagy kardió?
Kötelező jelleggel felmerülő kérdés szokott lenni, hogy fogyáshoz, vagy az inzulinrezisztencia javításához melyik a megfelelő edzésfajta. Valamiért makacsul tartja magát elképzelés, hogy a titok nyitja a jó sok kardió – igaz gyakran övezi némi homály, hogy mi is az pontosan.
A kardió edzés – ahogy neve is utal rá – alapvetően a keringést, tüdőkapacitást, állóképességet hivatott növelni. Tehát azt, hogy bizonyos megterhelést, intenzitást minél tovább bírjunk.
Az erősítő edzés pedig arra szolgál, hogy fejlődjön az izomzat, nagyobb megterhelést is bírjon.
Namost, az erősítéshez energia kell, nem kevés. Azt pedig lehet a tartalékokból is meríteni – tehát míg az izmaimat fejlesztem, csökkentem a zsírpárnákat is.
Tippek nyaraláshoz
Nyaralni viszem az IR-em (is) – Tippek, trükkök káosz ellen
Ha végre itt a nyár, és meleg az idő… IR, meg PCOS ide vagy oda, ugyanúgy utazni, nyaralni vágyunk, ahogy az életmódváltás előtt is tettük. Vagy jobban. (Van, aki kevésbé?) Akárhogy is legyen, ha útnak indulunk számolni kell azzal is, hogy az életmódunk is jön velünk. Na nem flancolásból, meg mert ilyenkor se tudunk “leereszteni”, hanem mondjuk mert mi is ki szeretnénk élvezni az utazást, ahelyett, hogy össze-vissza hipóznánk és használhatatlanok lennénk. És ugyan valószínűleg 1-2 hét alatt nem történnek nagy változások, nem dől össze a világ (bár az életmódváltás után ugyanennyivel sokan már az eredményeket várják), azért jó, ha amit lehet megteszünk azért, hogy a nyaralás se a totális szétcsúszásról szóljon.Ehhez gyűjtöttem össze pár tippet:
Válassz ügyesen szállást!
Azért vettem első helyre ezt a pontot, mert bárhol is legyünk, a szállásunk típusa meghatározó lesz a nyaralás napjaira- és az étkezéseinkre. Ezért érdemes amennyire csak lehet, körültekintően kiválasztani. Gondoljunk csak bele, mennyire más lehetőségeink vannak tartani a ritmusunkat egy szállodai szobában, vagy egy hűtővel, konyhával felszerelt szálláson.Én a magam részéről erősen apartman-párti vagyok (talán elég jól illusztrálja ezt, hogy még Japánnak is képes voltam apartmant foglalva nekivágni), ha csak tehetem, ragaszkodom a saját konyha adta szabadsághoz. Mióta kisgyerek(ek)kel utazom, azóta pláne így van ez.Igaz, így a nyaralás alatt is kell főzni, mosogatni, de sokkal kevésbé vagyok kiszolgáltatva (étrendileg, anyagilag, meg úgy egyáltalán) annak, hogy milyen vendéglátó-helyeket találok a közelben. Ha viszont találok jót, így is nyugodtan beülhetek.

Tervezz!
A Az internet világában kis kutakodással elég sok információ elérhető, bárhol is legyen az úticélunk. Érdemes nem csak a látnivalókat, programokat előre feltérképezni, de fel lehet készülni a helyi éttermekből (általában az étlap is elérhető on-line), illetve – főleg, ha önellátó üzemmódra készülünk – a közelben elérhető üzletekből is. Vannak üzletláncok (mint pl. Aldi, DM, Lidl, Müller, Spar, stb), amik meglehetősen hasonló árukészlettel várják a vevőket több országban is, és még csak nem is feltétlenül drágább helyben bevásárolni a vacsorához, mintha mindent itthonról utaztatnánk. Jó ha azt is tudjuk, mik a célország tipikus konyhai alapanyagai, így ezeknek még itthon utána tudunk nézni, hogy hogy is állnak IR-ügyben.Ha ismeretlen helyre készülünk, a honlapok, térképek, utazós blogok átböngészése mellett érdemes lehet megkérdezni ismerőseinket is, hátha van, aki járt már ott (netán ott él) és tud tippet adni: mire számítsunk, mit merre keressünk.

Legyen nálad vésztartalék!
A krach persze a legalaposabb felkészülés mellett is beüthet, így mindenképp érdemes valamennyi vésztartalékkal készülni a várhatóan problémásabb dolgokból. Zöldség, gyümölcs, hús, hal, tejtermék általában azért beszerezhető, ami gondot okozhat, az mi más is lenne, mint a megfelelő szénhidrátbevitelről gondoskodó köretek, pékáruk…
Vésztartaléknak tehát hasznosak a kisétkezésre, akár menet (városnézés, kirándulás, strandolás) közben is könnyen fogyasztható cukormentes, teljes kiőrlésű kekszek, müzlik. Jól jöhet egy-két csomag (szeletelt) IR-barát kenyér: elképzelhető, hogy a szállodai reggelinket is ki kell egészítenünk vele, de bármilyen más étkezésre is bevethetjük. Végül sok mindent varázsolhatunk zabpehelyből, vagy főzést nem feltétlenül igénylő köretekből, mint pl. a bulgur, kuszkusz: utóbbiakat vihetjük akár előre kiporciózva (nem kell a mérleget is magunk után lobogtatni), elég leönteni őket forró vízzel és lezárni: pár perc alatt elkészülnek. Ha tehát rendelkezésünkre áll egy vízforraló és egy egy jól zárható, hőálló edény, tudunk belőlük IR-barát köretet “főzni”. A trükk egyébként működhet tésztákkal és más gabonákkal is, (legfeljebb többször kell rajtuk cserélni a vizet) – ezt azért nem árt előre kipróbálni itthon.
Egyél!
Ha mégis minden kötél szakad, és ott állunk IR-barát harapnivaló nélkül, akkor marad az, ami van. A nem “nekünk való” ételek fogyasztásánál ugyanis egy dologgal tehetünk rosszabbat magunknak: azzal, ha nem eszünk.

Vannak viszont trükkök, amikre bármikor odafigyelhetünk és barátibbá tehetjük a helyzetet:
- Figyelj az italokra: a folyadékbeviteled nagy része származzon cukormentes italokból (és itt nem a light lónyálak naphosszat szürcsölésére gondolok), ilyenkor sem kell gondolkodás nélkül gurítani befelé a kalóriát meg a szénhidrátot. Arról, hogy mik jöhetnek simán szóba, vagy miért járunk jobban pl. egy rozé fröccsel, mint egy sörrel, a kánikulatúlélő tippek között írtam.
Dr. Szakács Zoltán nőgyógyász-meddőségi specialista mesél az UH vizsgálatokról
Dr. Szakács Zoltán nőgyógyász-meddőségi specialista orvosunkat kérdeztük a meddőségi kivizsgálások illetve a sikertelen terhességek kivizsgálása során végzett ultrahang vizsgálatok szerepéről. Miért fontos? Miben lehet segítségünkre a 3-4D ultrahang a 2D ultrahanghoz képest?
Egy felületes ultrahang vizsgálat során sok olyan rendellenesség elvész, ami komoly szerepet játszhat abban, hogy valaki nem esik teherbe vagy elvetél. A Doktor Úr nagyon fontosnak tartja, hogy az ultrahang vizsgálatoknak biztosítsunk megfelelő időt, hiszen 1-2 perc alatt nem lehet egy ilyen vizsgálattal végezni. Olyan lelet nem teljesen elegendő, ahol a méhnek vagy a petefészeknek csupán 1 vagy maximum 2 mérete látszik, hiszen ha átgondoljuk térbeli testeket vizsgálunk, melyeknek 3 méretük van. Ebből kiindulva tehát alapvetően a leleten szerepelnie kell a méh hosszanti, keresztmetszeti és magassági méretének, ugyanígy a petefészeknek is. Szükséges leírást látnunk a hólyagról, hiszen a méh és a hólyag között elég gyakran találhatóak endometriotikus gócok, ugyanígy a méh és a végbél, illetve a leszálló vastagbél között is találhatunk ilyen típusú gócokat. Ezeket ki kell vizsgálni, igaz normál esetben az ultrahang kivizsgálás során szó esik erről. Adott vizsgálat alkalmával megmozgatjuk a vizsgáló fejet vagy a páciens hasfalát megnyomjuk és azt nézzük, hogy a méh és a húgyhólyag vagy a méh és a bél egymáshoz képest elmozdul-e. Endometriózisnál nagyon gyakran összenőnek ezek a szervek, tehát nem látunk mozgást. A leletből kiolvasható egyrészt, hogy a hólyag és a méh vagy a bél és a méh egymáson elmozdul. A petefészeknek is úgyszintén minden méretét fel kell vegyük és a benne lévő tüszőket célszerű megszámolni. Nagyon könnyen rá lehet írni egy leletre, hogy policisztás ovárium szindróma jellegű petefészek, majd ha megnézzük részletesebben igazából nem is az. PCOS esetén a petefészekben ha teljes térbeli képben nézzük olyan 25 tüszőt kell lássunk. Tehát nem elég azt mondani, hogy ebben több van, mint a szokásos, ezt célszerű számszerűsíteni. Már előnynek számít, ha az ultrahang gépünknek van 3-4D képalkotási képessége, hiszen nagyon sok méhrendellenesség vagy egyéb rendellenesség egy 2 dimenziós képen rejtve maradhat.
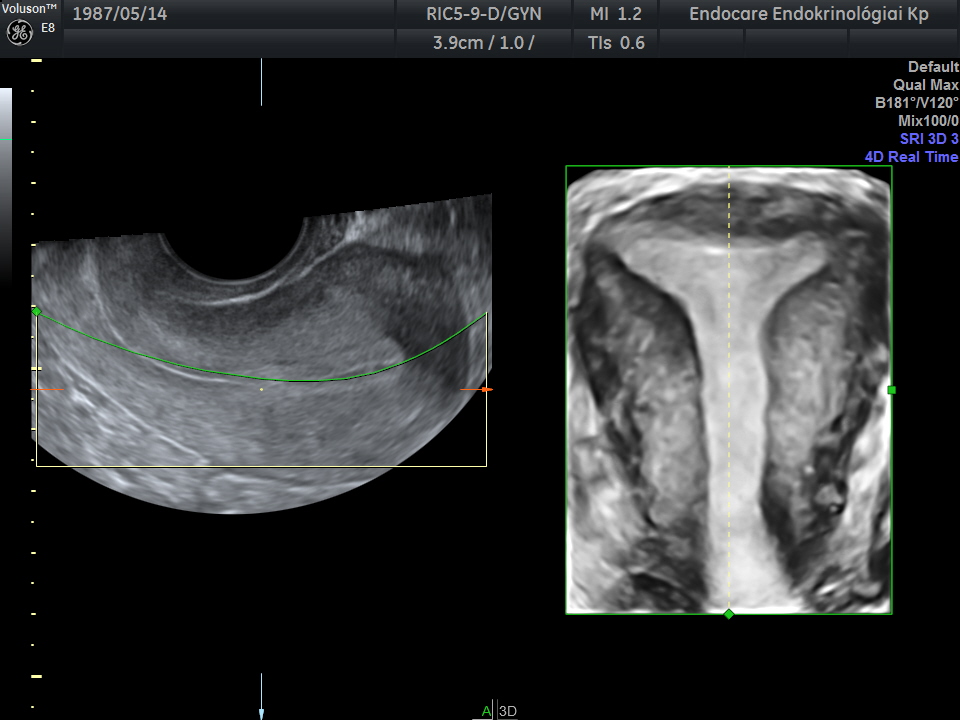
A sövénnyel kettéválasztott méh például egy 2 dimenziós ultrahang felvételen nem is látszik, pedig nagyon komoly szerepe van ennek az állapotnak például abban, hogy nehéz az embrió beágyazódása, sőt sokkal nagyobb eséllyel következik be spontán vetélés. Ezt viszont egy műtéttel korrigálni lehet és vissza lehet állítani a háromszög alakú méhüreget.
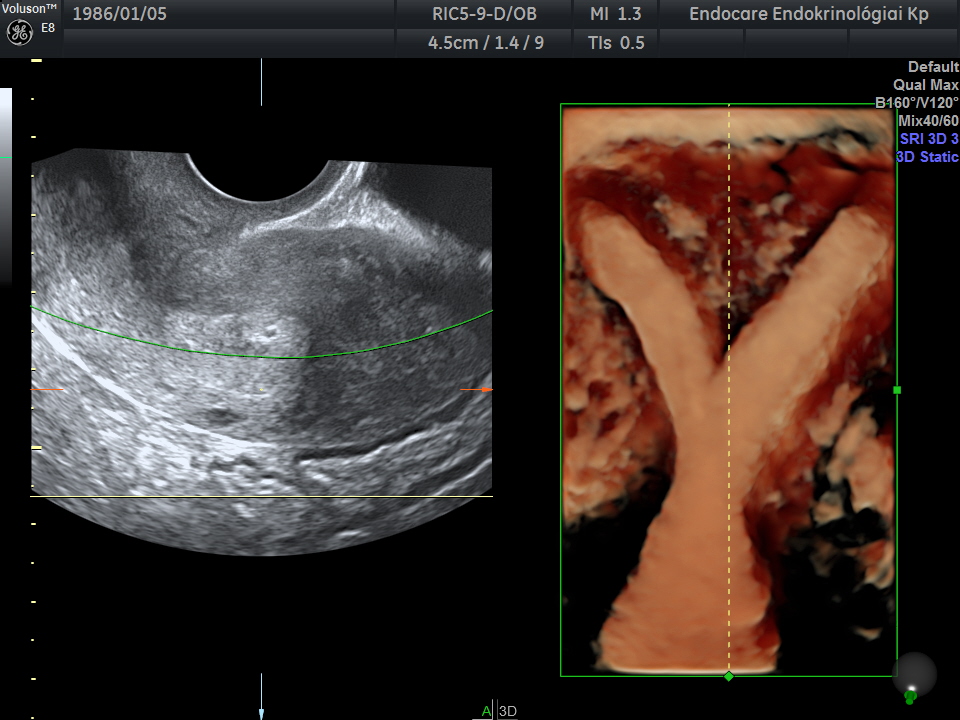
Emellett megkülönböztetünk még Y alakú méhet, mely esetén a teherbeesés esélye csökken, illetve lombik kezelésnél nehezebb a beágyazódás, valamint ha be is következik nagyobb eséllyel számíthatunk spontán vetélésre. Viszont egy méhen belüli beavatkozás során, a hüvely felől bevezetett optikai eszközzel haladunk a méhüregbe, ahol az egész méhüreget korrigálni lehet az optimális háromszög alakúra.
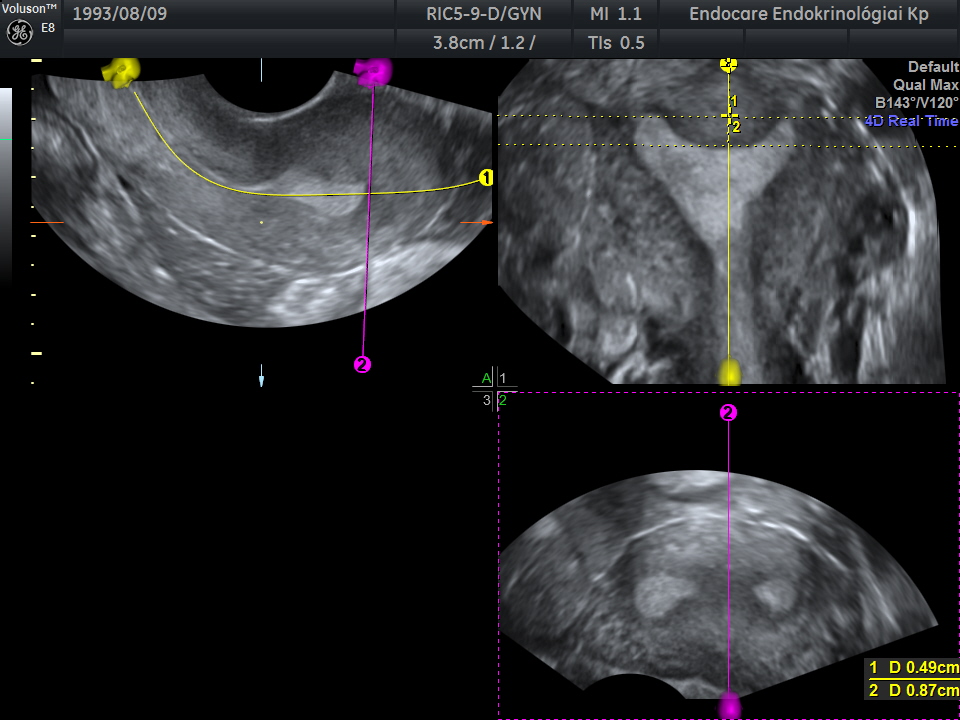
A T alakú méh esetén csőszerűen kezdődik a méh alsó 2/3-a és csak utána szélesedik ki. Az Y alakú méhhez hasonlóan nehezebb teherbe esni és magasabb a spontán vetélés kockázata. Műtéttel úgyszintén korrigálható ez a fajta elváltozás.
Mindenképpen legyenek körültekintőek, amikor ultrahang vizsgálatra van szükség és olyan orvost válasszanak, akinek rendelkezésére áll már a 3-4D ultrahang képalkotás lehetősége. Hiszen a korszerű ultrahang gépeken már minden apró elváltozás is észrevehető, így akár időben lehet lépni, elvégezni a szükséges korrekciót, műtétet. Nem elhanyagolható szempont a vizsgálatra szánt idő, ami a Doktor Úrnál alapos munkát von maga után.
Amennyiben szeretne bejelentkezni Dr. Szakács Zoltán nőgyógyász-meddőségi specialistánkhoz, kérjük kattintson!
5 túlélőtipp kánikulához (nem csak) inzulinrezisztenseknek
Itt a nyár, a hőmérséklet lassan, de biztosan 30 fok köré/fölé kúszik, az IR pedig ilyenkor is IR marad. Következzen néhány tipp, hogy mire érdemes odafigyelnünk:
1. Igyatok eleget!
Ilyen időben a napi 2-3 liter a minimum. Viszont nem feltétlenül kell egyből “megugrani” ezt a mennyiséget, szabad fokozatosan növelni a folyadékfogyasztást. Van, akinek az válik be, hogy kis palackokba porciózza a napi adagot, van aki egy nagy üveg/kulacs vízzel megy minden felé és a nap végére elkortyolja a mennyiséget. Tudom, van hogy a víz nem igazán csúszik, de szabad IR-barát módon ízesíteni: kerülhet bele citrom, picike édesítő, menta, bazsalikom, kakukkfű, akár levendula, bodza…Vagy uborka… esetleg alma, kiwi szeletek. Lehet variálni a sima és szénsavas vizeket is. Jól jönnek a házi jegesteák is. Hideg gyümölcsteába dobjatok egy marék fagyasztott gyömülcsöt (előrelátóbbak jégkockának lefagyasztott gyümölcsöt): hűti is, ízesíti is, a CH tartalma annak, ami kiázik belőle még mindig elhanyagolható lesz. Étkezések részeként, kalkulálva a gyors szénhidrát tartalommal szabad 100% gyümölcslevet is higítani. (pl almafröccsnek), és alkalmanként beleférnek a zéró üdítők is. Ha a gyümölcsös íz meg is mozgatja kicsit az inzulintermelést, még így is kevesebb gondot fog okozni, mint a túl kevés folyadékbevitel!Ha edzeni mentek, számítsatok rá, hogy másképp reagál a szervezet – több folyadékra lesz szükség, és akkor is kellhet menet közben CH pótlás, ha amúgy nem szokott annyira megterhelni az adott edzés.

2. Próbáljátok tartani az étrendet!
Frontok jönnek-mennek, ami amúgy is megráncigálja a kedélyünkön kívül a vércukrunkat is, szóval jó ha nem esik szét az étrendünk. Só- és folyadékpótlásnak sem utolsó ilyenkor egy jó leves. Ha a meleg étel gondolatától is elmegy az étvágyunk, jöhetnek a hideg levesek, akár zöldségből, akár gyümölcsből.
Ha nincs étvágy, jöhet a nagyobb CH tartalommal bíró ételek: tésztákból, rizsből, hüvelyeskből, vagy egy tartalmas teljes kiőrlésű szendvicsből nem kell nagy adag, viszont sokszor ezek is jobban csúsznak pl. egy friss saláta kíséretében. És ezekből is jöhetnek a hideg verziók: teljes kiőrlésű, vagy durum tésztából készült tészasaláta, bulgurral, kuszkusszal, quinoával készült tabbouleh jellegű saláták, vagy egy jó lencse saláta… mind elkészíthető IR-barát módon.
3. Jöhetnek az IR-barát házi fagyik
A legalapabb, ami némi fagyasztott gyömölcs, joghurt, és/vagy tejszín, valamint pici édesítő “házasságából” születik a turmixgépben, uzsonnára kapásból tökéletes lehet. De szerencsére egyre több helyen kapható már IR-barát fagylalt is – lásd a Nagy IR Fagyitérképet -, és fellendült a cukormentes jégkrémek piaca is (ezek a gyakorta használt maltitol miatt nem mindenki emésztése számára ideálisak).

Progeszteronpótlás
A babatervezés környéki progeszteronszintről, személyre szabott progeszteronpótlásról beszélgettünk Dr Babay Lilla PhD szülész-nőgyógyász kollégánkkal.
Mi a progeszteron és miben van szerepe?
A progeszteron egy női nemi szteroidhormon, amelyet a petefészekben a peteérést (ovuláció) követően kialakult sárgatest (corpus luteum) termel a női ciklus második felében.
Ez a hormon segíti elő a méhnyálkahártya megfelelő szerkezeti átalakulását a terhesség befogadására és a szervezetben szerteágazó nőgyógyászati, hormonális és immunológiai hatásai révén az egyik legfontosabb támogatóként segíti elő a terhesség megmaradását, ezen kívül megfelelő mennyisége a méhnyálkahártya egészségét, normál menstruációs ciklusmintázat kialakulását is szolgálja.
Amennyiben terhesség jön létre a megtermékenyített petesejtből, a beágyazódás során munkálkodó, méhlepény kialakulásáért felelő magzati eredetű sejtek hCG (humán koriongonadotropin) hormont kezdenek termelni, mely a sárgatest fennmaradását segíti elő a terhesség első 10-12. hetében, ezt követően a progeszteron hormon termelését a méhlepény veszi át, a progeszteron mennyisége a terhesség végéig folyamatosan emelkedik.
Ha nem következik be terhesség, a sárgatest a ciklus végére fokozatosan elsorvad, ennek hatására a vér progeszteronszintje gyorsan csökken. Emiatt a megvastagodott és petesejt befogadására átalakult méhnyálkahártya leválik, megindul a menstruáció.
A fentiek alapján kimondhatjuk, hogy amennyiben teherbeesési szándékunk van, a progeszteronszintünk ismerete és normál tartományban tartása elengedhetetlen, hiszen: a ciklus második felében mért progeszteronszint alapján következtethetünk peteérés meglétére vagy hiányára (mely a petesejt kiszabadulását jelzi, ami elengedhetetlen a nem asszisztált megtermékenyítési úton történő teherbeesés esetén) ezen kívül a ciklus második felében jelen lévő megfelelő mennyiségű progeszteronszint elengedhetetlen a koraterhesség megmaradásához.
Teherbe szeretnék esni, honnan tudom, hogy megfelelő-e a progeszteronszintem?
A progeszteronszint a vérből laborvizsgálat segítségével egyszerűen kimutatható, azonban a kapott eredmény értékelése ennél jóval összetettebb: a hormonértékek a női ciklus alatt dinamikus változásban vannak, egymásra is hatnak, és értéküket a meglévő társbetegségek, használt gyógyszerek is módosíthatják. Emiatt már a laborok időpontjának meghatározásában és a vizsgálandó hormonok kiválasztásában is szakember segítségére van szükség: a vizsgálatot megelőzően érdemes endokrinológus vagy személyre szabott progeszteronszint monitorizálásban jártas szülész-nőgyógyász szakember segítségét kérni, aki a laborleletek szakszerű értékelése mellett a szükséges terápiában is segítséget tud nyújtani.

Teherbe szeretnék esni, alacsony a progeszteronszintem, mi a teendő?
A ciklus második felében észlelt alacsony progeszteronszint minden esetben részletes kivizsgálást igénylő állapot, hiszen a fentiek alapján a peteérés hiányára vagy nem megfelelő működésére utalhat, mely elengedhetetlen a természetes úton történő teherbeeséshez.
A peteérés hiánya (anovulatio) számos nőgyógyászati és endokrin kórkép velejárója lehet, az okok feltárása minden esetben szakorvosi feladat.
Amennyiben peteérés valószínűsíthető, de a progeszteron szint még így is alacsonyabb az elvárt szintnél, a szakorvos progeszteron pótlás bevezetését javasolhatja, melynek beállítása minden esetben személyre szabott.
Várandós vagyok/asszisztált reprodukciós kezelésben veszek részt, érdekelne, hogy mi az a progeszteronpótlás? Mikor lehet rá szükségünk?
A progeszteron pótlás a fent említett hormon szintjének külső segítséggel történő emelését jelenti (erre számos különböző esetben lehet szükség, a téma összetettsége miatt cikkünkben a teherbe esés és a várandósság időszakára koncentrálunk), melyet legtöbbször a ciklus második felében periodikusan, vagy létrejött terhesség esetén folyamatosan alkalmazunk.
A megfelelő progeszteron szint fenntartásának célja a terhesség megtartása és a terhességi komplikációk csökkentése. A pótlás Magyarországon megtörténhet hüvelyben alkalmazható, szájon át szedhető és bőr alá injekciózható készítményekkel, vagy ezek kombinációjával is, ennek kiválasztása minden esetben személyre szabott.
A progeszteronpótlásra a babavárás idején terápiás céllal akkor lehet szükségünk, ha progeszteronszintünk alacsonyabb az elvártnál, koraterhességben panaszosak vagyunk (vérzés, erős görcs) vagy megelőzési céllal akkor, ha asszisztált reprodukciós kezelésben vettünk részt vagy az előzményben bizonyos nőgyógyászati, endokrinológiai vagy terhességi komplikációk szerepelnek.
Fontos azonban megjegyezni, hogy a progeszteron pótlás egy dinamikus egyensúlyt képez, melynek a progeszteron monitorizálás szerves része: a megfelelő progeszteronszint hosszú távú fenntartásához elengedhetetlen a progeszteronszintek gyakori ellenőrzése, ennek ismeretében gyakran a kezelés finomhangolása is.

Mi az a progeszteron monitorizálás?
A progeszteron monitorizálás a progeszteron hormon szintjének gyakori (kb. két hetente történő) ellenőrzését jelenti, amit a témában jártas szakember értékel ki a terhességi korra jellemző normálértékek figyelembevételével: amennyiben a látott értékek vagy a kórelőzményben szereplő adatok progeszteron pótlást igényelnek, ennek segítségével a progeszteron terápia maximálisan személyre szabható.
Az alábbi esetek összefüggésbe hozhatóak a nem megfelelő progeszteron szinttel, ezért ezekben az esetekben már a pozitív terhességi teszttől érdemes elkezdeni a progeszteronszint monitorizálást:
- előzményben szereplő megelőző vetélés, fenyegető vetélés esetén
- nehezített teherbeesést követően létrejött terhesség esetén
- megelőző szülészeti komplikációk esetén
(előzményben szereplő méhen belüli elhalás, koraszülés, lepényleválás, terhességi magasvérnyomás, toxaemia, prae-eclampsia, HELLP sy.)
- 4. méh fejlődési rendellenessége esetén
- előzményben szereplő endometriosis esetén
- előzményben szereplő PCOS esetén
- asszisztált reprodukciós eljárás során létrejött terhesség esetén (ebben az esetben a progeszteron szint monitorizálása már előbb, a beültetést megelőzően javasolt, a reprodukciós centrum iránymutatásának megfelelően)
Mi a teendő természetes úton fogant terhesség esetén, ahol az előzményben nem szerepel megelőző terhességi komplikáció, endokrin betegség?
Ebben az esetben a progeszteron szint rutinszerű vizsgálata nem indokolt, azonban panaszok esetén (hüvelyi vérzés, erős alhasi görcs) a nőgyógyászati vizsgálatot érdemes progeszteronszint méréssel is kiegészíteni.
Forrás: https://naprotechnology.com/progesterone/
Sikersztori
Sikersztorik bemutatásával szeretnénk Önöknek is erőt adni, kapaszkodót nyújtani a kihívásokkal teli babavárás rögös újtán. Pácienseink szívesen meséltek saját történetükről és ebből születtek ezek a személyes történetek.
Sorozatunk első interjúalanya Júlia volt, aki egy 2,5 éves kisfiú anyukája. Örömmel mesélt saját történetéről és arra szeretné felhívni a figyelmet, hogy időben vizsgáltassa ki magát minden nő, aki bármiféle panasszal küzd, mert nem lehet tudni hova vezet, ha nem időben kezelik az adott problémát.
Júlia története valójában még 19 éves korában kezdődött, amikor fény derült a PCOS szindrómára. Akkoriban még nem is igazán esett túl részletes kivizsgáláson. Akadtak arra utaló jelek, hogy a policisztás ovárium szindróma összetett, hormonális betegségével áll szemben, mindig csak minden 2. hónapban érkeztek azok a bizonyos piros betűs napok, hízás, hajhullás. Az a szomorú, hogy egy legyintéssel elintézték orvosai az akkor még tinédzser korú Júlia panaszait, hogy szedjen fogamzásgátlót és majd elmúlnak a tünetei. Ilyen hanyag hozzáállással biztos más is találkozott. Ez elég elszomorító, ugye? Miért is fizetünk akkor a szolgáltatásért, ha még részletes kivizsgálásra sem kerül sor? Főleg egy ilyen esetben, ami akár a meddőség kialakulásához is hozzájárulhat. Szóval páciensünk elkezdte a szájon át szedhető fogamzásgátlót alkalmazni, amelyet 10 éven át szedett, szép lassan a háttérbe szorult betegsége.

Majd évekkel később egy rutinvizsgálat keretein belül derült fény újra a PCO-ra, ami egyértelműen megmutatta magát, hiszen a gyöngysor jellegű képződményeket elég nehéz nem észrevenni az ultrahang vizsgálat során.
A tipikus tünetek keserítették meg Júlia mindennapjait.
A peteérés elmaradása mellett megnőtt a tesztoszteron-szint is, ami szembetűnő, s így nagyon is zavaró, kozmetikai jellegű panaszt eredményezett: például férfias típusú szőrzet megjelenését az áll alatt. Tovább fokozva a dolgot az irritációra hajlamos száraz bőr és hajhullás is jelentkezett.
Júlia ajánlás útján jutott el 2015-ben lelkiismeretes orvosainkhoz és kezdték meg közösen felvenni a harcot a PCOS betegséggel. Részletes diagnosztizálást követően az inzulinrezisztencia is megmutatta magát és nem is kell csodálkozni, hogy hormoneredményei sem voltak valami fényesek. Ezen a ponton már endokrinológus és dietetikus szakember közreműködésére és összehangolt munkájára is szüksége volt. A táplálkozás megváltoztatása némi kihívást jelentett, de a gyógyulás lehetősége lebegett Júlia szeme előtt. Oda kellet figyelni a napi öt étkezésre, a tápanyag bevitelre és némi gyógyszeres kezelés egyre közelebb juttatta őt a célhoz.
Amikor már kezdtek jól alakulni a dolgok egyszer csak bumm, egy gerincsérv keserítette meg Júlia mindennapjait és vette át a fókuszt az eddigi problémákról. A műtét és az azt követő hosszú rehabilitáció után viszont találkozott élete párjával, mint egy mesebeli történetben. Mintha minden szépen a helyére került volna. Ekkoriban Júlia már 39 éves volt és felmerült a gyerekvállalás kérdése. Félve tette fel magának a kérdést, vajon nem késő? Ezzel a kérdéssel sem vagyunk egyedül. Napjainkban nem ritka, hogy a nők már bőven 35 év felett vállalnak gyereket. Természetesen nem riadtak vissza párjával ettől a kérdéstől és a tudatos tervezés vette kezdetét. Sejthetik, hogy részletes nőgyógyászati kivizsgálatok sora következett. Ekkoriban már Dr. Szakács Zoltán páciense volt és hozzá tért vissza Júlia a kivizsgálásokat illetően. Doktor Úr hozzáállását és alapos, precíz, lelkiismeretes munkáját a mai napig felemlegeti Júlia, amikor erről a történetről mesél. Jött a várakozás időszaka és egy olyan vizsgálat következett, amit minden, hasonló cipőben járó nő esetében javasol a szakember. Ez pedig nem más, mint a petevezeték átjárhatósági (más néven Hycosy) vizsgálat. Az előjegyzett időpont megvolt, szinte már csak itt kellett volna kutakodni esetleges probléma után, amikor is sikerült spontán teherbe esnie.

Hatalmas boldogság, öröm volt ez a pár számára. Megérte az a rengeteg fáradozás, utánajárás, vizsgálat és következetes diéta, hogy végül megérkezzen a baba. Mivel sajnos dr. Szakács Zoltán nem vállal már szülést, így egy magánkórházban kerestek fel szintén ajánlás alapján szülész orvost. Többször elhangzott az a mondat – „Jaj de kár, hogy Szakács Doktor nem vállal már szülést. akkor nem mennék máshova.” Megértjük, hogy igenis lehet ragaszkodni egy orvoshoz, főleg ha elégedett vele az ember.
A terhessége zökkenőmentesen zajlott, igaz terheléses cukorvizsgálatra többször került sor, ami főként az inzulinrezisztencia miatt volt indokolt. Szerencsére értékei nem jelentettek különösebb problémát.
És eljött a várva várt nap, a szülés napja. A kis Áron természetes úton jött a világra 4 kg körüli súllyal. Egészséges, gyönyörű baba, aki ma már 2,5 éves. Anyukát a vajúdás otthon kimerítette, hiszen egészen a 2-3 perces fájásokig nem mentek be a kórházba, úgy gondolták közel van, elég az utolsó pillanatban beesni. Lehet, ezt ma már másképp csinálná. Júlia emlékei szerint egészen transzban volt az otthoni vajúdás időszakában, amikor már a fittball labdát is bevetette, hogy enyhítse fájdalmait. Órákig rugózott rajta, amire elmondása alapján alig emlékszik. Férje mindenben támogatta, a szülésnél is bent volt vele. 12 óra vajúdás után úgy ítélte meg az orvos, hogy burokrepesztés szükséges és nem volt már megállás, hipp-hopp megérkezett Áron. 4 nappal túlhordta ugyan a babát, de egészséges, gyönyörű kisfiúnak adott életet. Kevés nőtől hallani, hogy a szülést nem traumaként éli meg, hanem egy igazán felemelő élményként, mégha szenvedés is társult hozzá.
A boldog családi idillt nemrég mégis egy megrázó eset törte ketté, amikor 40 évesen, szintén spontán teherbe esés után egyszer csak elvetélt 8 hetesen. Nem tudni minek volt ez köszönhető, de Júliát nem is ez érdekli, hanem csak előre tekint.
Tünetei aztán visszatértek, de lelkiismeretesen jár szűrővizsgálatokra, amennyire tudja próbálja tartani diétáját és ha egyszer már megtörtént a csoda, bizakodva várják a következőt.
Avagy létezik-e PCOS inzulinrezisztencia nélkül?
Sorozatunk következő állomásaként Bara az IR és a PCOS szindróma összefüggéseit kutatta. Bara az egyik legrégebbi páciensünk, mára 3 gyermek anyukája, aki életmód coachként és mentorként is segíti a sorstársakat. Az IRánytű Blogon személyes és szakmaibb írásaiban tizenévek tapasztalatát osztja meg kapaszkodót nyújtva az útkereséshez. Szakmai cikkeit dietetikusunk lektorálja.
PCOS-es fórumok gyakori és sok vitát szülő, megosztó kérdése, hogy vajon minden PCOS-es nő szénhidrát-anyagcseréje fel van-e borulva, vagy létezik-e PCOS enélkül? Sokan esküsznek rá, hogy nincs PCOS inzulinrezisztencia nélkül, de mindig vannak, akik ugyanúgy esküsznek arra, hogy márpedig náluk IR nélkül van jelen a PCOS. Mivel én régóta határozott álláspontot képviselek, szeretnék most kicsit bővebben írni arról, hogy miért is alaptételem ez: Nem minden inzulinrezisztens nő PCOS-es, de minden PCOS-es esetben feltételezem az IR meglétét is.

Kezdjük egészen az elejéről. Ha két állapot – esetünkben ugye a PCOS és az inzulinrezisztencia – összefüggését akarjuk megvizsgálni, az első fontos lépés, hogy amennyire csak lehet, pontosan határozzuk meg ezeket. Vagyis azt, hogy mit is hasonlítunk mihez.
A PCOS esetében – annak ellenére, hogy egy nagyon összetett és változatos megjelenésű állapotról van szó – viszonylag könnyű dolgunk van, hiszen világosak a diagnózis kritériumai. Úgy mint:
- 1. A ciklus/peteérés zavarai (esetleg nehezített teherbeesés, vetélés, stb.)
- 2. Hiperandrogén jellegű tünetek: bőrproblémák, hajhullás, fokozott szőrnövekedés, hasi hízás… (Természetesen ezekből sem kell, hogy mind meglegyen.)
- 3. Több, apró ciszta a petefészkekben. (Vagy csak az egyikben…)
Ebből a 3 rotterdami kritériumból kell 2-nek teljesülnie ahhoz, hogy – amennyiben más hormonális okok nem állnak fenn – PCOS-ről beszélhessünk.
Az tehát elég jól behatárolható, hogy mit is nevezünk PCOS-nek. Lehet kutatni az egyes állapotait, akár az inzulinrezisztencia előfordulásának gyakoriságát is.

Csakhogy, itt jön az első bökkenő. Ez a jól körülhatároltság koránt sincs meg összehasonlításunk másik alanyával, az inzulinrezisztenciával kapcsolatban.
Mivel az IR kritériumai nem standardizáltak, nem tisztázott, hogy honnantól is kell kimondani az inzulinrezisztencia diagnózisát. Ennél fogva meglehetősen eltérő az, hogy ki mit tekint/ismer el inzulinrezisztenciaként. Gondoljunk csak vissza az IR kialakulását illusztráló lejtő hasonlatra:
Lesz olyan orvos, aki csak akkor foglalkozik vele, ha rosszak a cukorértékek is. Lesz olyan, aki csak magas inzulinszint esetén gondol IR-re. Lesz olyan, aki vet egy pillantást a HOMA indexre, és ha az jó, akkor lazán figyelmen kívül hagyja esetleg még az amúgy ordító tüneteket is. És lesz olyan, aki inzulinrezisztensnek fogja tekinteni azt is, akinél bár a terheléses vérvétel nem mutat durva eltérést, de a tünetek fennállnak.
Mit jelent ez a mi kérdésünk szempontjából?
Például azt, hogy amikor bizonyos kutatások kihozzák, hogy a vizsgált PCOS-es alanyok esetében mondjuk 50-70% volt érintett inzulinrezisztenciában, nem dőlhetünk megkönnyebbülten hátra, hogy nahát, itt a bizonyíték, meg lehet úszni ezt a dolgot IR nélkül is.
Külön meg kell néznünk, hogy az adott kutatásban mi volt az IR kritériuma. Sok esetben például a HOMA index alapján határozzák meg az IR-t. Mi ezzel a gond? Az, hogy a HOMA index értékét az éhgyomri cukor és inzulin adatokból számítják ki. Ez tehát csak akkor fog eltérést jelezni, ha már olyan állapotú az IR-ünk, hogy az éhgyomri értékeinken is meglátszik. De nem veszi figyelembe a terhelt cukor vagy inzulin értékeket, nem fogja jelezni azt, ha ezekkel van probléma (és általában először ezeken figyelhető meg eltérés, az éhgyomri értékek csak később romlanak). Ezért attól még, hogy jó a HOMA, bőven lehetünk inzulinrezisztensek, akár nagyon durva tünetekkel is.

Ha tehát egy HOMA indexet alapul vevő kutatás arra a következtetésre jut, hogy a PCOS-es nők 50%-a inzulinrezisztens, az gyakorlatilag annyit tesz, hogy a vizsgált alanyok felénél mutattak már az éhgyomri cukor és inzulin értékek is komoly eltérést. A kettő – hogy a PCOS-es nők fele IR-es, vagy hogy a felüknél találták az IR-nek olyan fokozatát, ahol már a HOMA index is eltérést mutat – nagyon nem ugyanaz.
És itt vissza is jutottunk ahhoz a kérdéshez, hogy mikor is kell kimondani az inzulinrezisztencia diagnózisát? Egyáltalán, hogyan vizsgáljuk? Általában ugye a 120 perces, 75 gramm glükóz elfogyasztásval járó terheléses vizsgálat (OGTT) eredményét szokták mérvadónak tekinteni. Viszont fontos megérteni, hogy az OGTT vizsgálat csak egy része a kivizsgálásnak. Jelentős része, de akkor is csak egy pillanatkép az állapotunkról. Igazolhatja az IR gyanúját, megmutathatja, hogy mekkorák az eltérések és nyomonkövethetjük vele az állapotunk változását a kezelés során, de önmagában nem egyenló az inzulinrezisztencia kivizsgálásával és nem is zárható ki vele az IR megléte. Vannak esetek, amikor a laborértékeken még nem látszik szinte semmi, de az illető szervezete elég érzékeny hozzá, hogy már a minimális eltérések mellett is megjelenjenek a tünetek. Ezért nem elég egyes laborértékeket nézni, hanem teljes embert kellene vizsgálni, általános állapottal, tünetekkel, családi anamnézissel együtt.
Amíg tehát ennyire „szabadon választható”, hogy egy kutatás során mit is nevezünk IR-nek, legyünk óvatosak az eredmények értelmezésével.
Nade, miért is mondom azt, hogy a PCOS feltételezi az inzulinrezisztencia jelenlétét is?
Mert – a fenti fejtegetésen túl – az évek során csak 3 verziót láttam arra, amikor IR nélkül volt valaki PCOS-es:
- Első – és leggyakoribb -, amikor ott volt az az IR, de félreértelmezték a leletet, tünetket.
- Második, amikor a laborleleten még nem látszanakegyértelműen a jelek – de megfelelő kezelés híján majd fognak.
És a harmadik, amikor nem PCOS, hanem más hormonális probléma okozta a tüneteket

Ezekkel szemben ott áll az a tapasztalat, hogy az anyagcsere javítását célzó, megfelelő, személyre szabott életmód mellett sokkal gyorsabb és jelentősebb javulás érhető el, mintha csak a PCOS egyes tüneteit kezelgetjük. Itt szót kell ejteni még egy jelenségről, az inzulinrezisztencia paradoxonáról. Ez azt a megfigyelést takarja, hogy míg a szervezet általános inzulinérzékenysége lecsökken, a petefészkek inzulinérzékenysége fokozódhat, érzékenyen reagálnak az inzulinszint alakulására. Ez lehet a hátterében pl. annak, hogy míg a szervezet egészét vizsgáló terheléses vérvétel esetleg nem mutat még nagyobb eltéréseket, a hormononális tünetek már megjelenhetnek. Ennél fogva a vércukor és inzulin kiegyensúlyozott szinten tartása nem csak az anyagcserénk szempontjából fontos, hanem a hormonális működés szempontjából is. És itt vissza is értünk a startmezőre: a szénhidrát-anyagcsere kiegyensúlyozásának jelentőségéhez.
Az inzulinrezisztencia kivizsgálása
Sorozatunk következő állomásaként Bara a PCO szindróma megjelenéséről, felismeréséről mesélt. Bara az egyik legrégebbi páciensünk, mára 3 gyermek anyukája, aki életmód coachként és mentorként is segíti a sorstársakat. Az IRánytű Blogon személyes és szakmaibb írásaiban tizenévek tapasztalatát osztja meg kapaszkodót nyújtva az útkereséshez. Szakmai cikkeit dietetikusunk lektorálja.
Ha az eddigiek alapján magadra ismertél az inzulinrezisztencia (esetleg a PCOS) tünetei alapján, valószínűleg a következő kérdés, hogyan tovább? Jogosan.
Tekintettel arra, hogy egy olyan dologról beszélünk, amire nemtől és életkortól függetlenül a lakosság felének lehet genetikai hajlama, és ami hihetetlenül változatos tüneteket tud produkálni, ha bármilyen okból felmerül a gyanú, akkor érdemes utánajárni. Rengeteg bajt, fizikai és lelki fájdalmat előzhetünk meg vele, ha nem várunk a vizsgálatokkal addig, míg valamilyen okból tarthatatlanná nem válik a helyzet.
Mint arról már szó volt, az inzulinrezisztencia és a PCOS is belgyógyászati, azon belül pedig endokrinológiai, diabetológiai szakterület.

Alapvetően szükség lesz tehát egy átfogó endokrinológiai kivizsgálásra, ehhez pedig egy inzulinrezisztencia és PCOS területén járatos szakorvosra. Miért emelem ezt ki? Mert azonos végzettségű orvosok között is vannak különbségek: mindenkihez más szakterület esik közelebb, másban van nagyobb tapasztalata. Van, aki naprakészen tartja magát az új kutatási anyagokkal (sőt, maga is kutat), és van aki kevésbé fektet erre hangsúlyt. Az inzulinrezisztencia “ingoványos” határterület, ahol sokat számít a tapasztalat. Hozzáértő endokrinológus tekintetében érdemes lehet pl. sorstársaktól is tájékozódni, hogy megtaláljuk a számunkra szimpatikus, elérhető és eredményes szakembert.
Ő a tünetek felmérésén, a személyes és családi anamnézis, azaz kórelőzmények (volt-e pl cukros, szívbeteg, meddő, stb. a családban) áttekintésén kívül feltehetőleg a következő leleteket fogja kérni (illetve segítség lesz számára, ha valamelyik esetleg már rendelkezésre áll és nem régebbi 6 hónapnál):
• Cukorterhelés (OGTT), inzulin meghatározással: Célravezető a legalább 3 pontos vérvétel.
Ez annyit tesz, hogy a vizsgálat során háromszor vesznek vért az embertől, az éhgyomri szúrás után 75 g glükózból készült oldatot kell meginni (nyugodtan facsarjunk bele egy fél citromot), majd várni 2 órát. Vért vesznek majd 60 és 120 percnél is. Ami fontos: mindenképp kell az inzulin is, mind a 3 ponton! Nem csak az éhgyomri, és nem csak a cukor. A vizsgálatra éhgyomorral kell érkezni, azaz kb. 10-12 óra éhezésnek kell megelőznie. Vizet inni előtte lehet 1 pohárral, illetve érdemes már a megelőző napokban emelni a folyadékmennyiségen.
A vizsgálatnak kora reggel kell történnie (ideális esetben reggel 7 előtt megkezdik). Nem csak azért, mert később már ájuldozik az ember ha nem evett, hanem azért is, mert ennek – mármint az ájulás – kivédésére különböző folyamatok indulnak be a szervezetben, amik befolyásolják a leletet.
A vizsgálat ideje alatt nincs evés, nincs ivás, és mozogni sem szabad (tehát 2 órát ül az ember és nem megy el közben sétálni, ügyintézni), ugyanis ezek is befolyásolják a kapott értékeket. Az utolsó vérvétel után pedig elővesszük jó előre bekészített, lassú szénhidrátokat tartalmazó reggelinket, és jó sok víz kíséretében elfogyasztjuk, majd folytatjuk a napunkat. Érdemes aznap a gyors szénhidrátokat kicsit visszafogni, hiszen alaposan megtornáztattuk a hasnyálmirigyünk.
• Női hormonok (értelemszerűen, nők esetében): LH, FSH, ösztradiol, progeszteron, prolaktin és tesztoszteron a szokásos alap. Jó, ha tudjuk időzíteni a ciklus 3-5 napjára, illetve egy részét szokás ismételni a 22-24. ciklusnap körül. (Ha nincs ciklus, akkor az időzítés kimarad.) Hogy pontosan mit mikor érdemes nézni, nagyban függ a ciklus rendszerességétől, hosszától is, így mielőtt a laborba rohannánk, érdemes egyeztetni orvosunkkal.
• Pajzsmirigy hormonok: TSH, T3, T4, A-TPO, A-TG.
• Jól jön egy nőgyógyászati, akár pajzsmirigy ultrahang is.
• Ezen kívül hasznos lehet egy teljes vérkép, vas és D vitamin meghatározással.
Ezekből már valószínűleg el lehet indulni, de…
Megeshet, hogy az orvos további vizsgálatokat kér (pl 30 perces inzulint is), vagy valamit ezek közül nem kér. Ezen tehát ne lepődjünk meg, ő tudja, hogy mit szeretne látni, ezért nem biztos, hogy érdemes előre külön laborokkal készülni. Illetve azt érdemes észben tartani, hogy terheléses vérvételt 3 hónapnál hamarabb nem ajánlott ismételni. (Hacsak a kezelőorvos kifejezetten másképp nem kéri.)

Férfiak esetében a helyzet egy kicsit bonyolultabb. Náluk gyakran csak akkor derül fény az inzulinrezisztenciára, amikor annak következményeként társbetegségek alakulnak ki, amiket szintén vizsgálni, kezelni kell. Ilyen lehet a magas vérnyomás, a metabolikus szindróma, a magas vérzsír értékek, de szintén felléphetnek pajzsmirigy problémák is. Náluk tehát még inkább indokolt, hogy már az elején szakorvos kérje be a kívánt laborokat egy alapos kivizsgálás részeként. Különösen, ha termékenységi problémák is felmerülnek.
A szakorvoson kívül fontos lesz még látogatást tenni hozzáértő dietetikusnál is.
Ő jó esetben testösszetételt is tud mérni.Mivel kristálygömbje viszont neki sincs, érdemes a találkozóra felkészülni és egy életmód naplón keresztül betekintést engedni neki mindennapjainkba. A napló ideális esetben legalább 3-5 napot bemutat: ébredést, alvást, aktivitást, mit, mikor, mennyit eszünk, sportolunk, milyen tünetek jelentkeznek. Ebből nagyon sok információt kap a szakember, mondhatni megspórolunk egy konzultációt, ha felkészülten érkezünk.
Az egészségügyi szakembereken kívül pedig szükség lehet még támogató csapatunkba további tagokra is – edzőre, coachra, mentorra, pszichológusra – akik hatékonyan hozzá tudnak segíteni céljaink eléréséhez.
Hallott már az InBody testösszetétel mérésről?
Most bemutatjuk miről szól ez a vizsgálat és miért érdemes elvégezni
Az InBody készülék képes megmérni testünk izom-, zsír-, víztartalmát. A mérés fájdalmatlan, azonban az analízisből nyert információk mind a dietetikusnak, mind a kezelőorvosnak fontos tájékozódási pontokat jelentenek.
A testünk zsír és izom arányát, úgynevezett bioelektromos impedancia analízis (BIA) segítségével határozhatjuk meg. A testünkben lévő különböző lágy szövetek eltérő víztartalommal rendelkeznek. A zsírszövetnek alacsonyabb a víztartalma, mint az izomszövetnek. Emiatt a különbség miatt a test vezetőképességéből kiindulva, a készülék képes kiszámolni a testzsír- és vázizom százalékos értékét és pontos mennyiségüket kilogrammban.
A készülék ezen kívül méri a szerveket körbevevő zsír mennyiségét is, ezt viszcerális zsírnak nevezzük. Ez az érték rendkívül fontos, hiszen ha magas, az a szív- és érrendszeri betegségek valamint a cukorbetegség kialakulásának fokozott kockázatát jelenti.
A testtömegindex (rövidítve BMI /angol: Body Mass Index/) egy mérőszám, amely az egyén testmagasságának és -tömegének arányát méri. Kiszámítása során a kilogrammban megadott testtömeget osztjuk méterben mért testmagasság négyzetével. A BMI értéke azonban sajnos megtévesztő lehet például sportolók esetén, a magasabb izomtömeg miatt, illetve normál testtömegindex mellett is előfordulhat valakinél magasabb zsírtömeg, alacsonyabb izomtömeg, ami kedvezőtlenül hat az egészségünkre. Az InBody készülék ezért is nagyon hasznos, mert pontosan mutatja a zsír- és izom mennyiségét, nem csak a súlyt mutatja.
A készülék tájékoztat a test alapfunkcióinak fenntartásához szükséges napi energiamennyiségről is, ezt alapanyagcsere értéknek (rövidítve BMR /angol: Basal Metabolic Rate/) nevezzük. Az egyéni alapanyagcsere is nagyon fontos a diéta összeállítása szempontjából, hiszen ha ez alá az érték alá megyünk az energia-bevitellel, lelassul az anyagcsere és a szervezet raktározni kezd. Tehát akkor sem szabad ennél az energiaértéknél kevesebbet bevinnünk ha fogyás a cél.

A készülék megmutatja nekünk még, hogy különböző sportokkal személyre szabottan mennyi kalóriát égethetünk és az izom mennyiségét testrészekre lebontva is.
Mielőtt Inbody mérésre érkezik néhány dologra figyelni kell, ezek a következők:
· előtte 2 órával már ne étkezzen
· ne fogyasszon nagyobb mennyiségű folyadékot
· ne legyen közvetlenül előtte megerőltető mozgás, szaunázás, fürdés
· előtte nap se fogyasszon alkoholt
· nők esetében ne legyen éppen menstruáció
· ékszereket le kell venni a mérés előtt
· lehetőleg a téli időszakban úgy öltözködjön, hogy a talpakat könnyen szabaddá tudja tenni, hogy bőre érintkezni tudjon a készülékkel
Nem végezük el a vizsgálatot a következő esetekben:
· ha a testben fém található (pl. csípőprotézis, térdműtét utáni csavar stb.)
· várandós hölgyeknél
· pacemaker használata esetén
Az InBody mérést dietetikusaink végzik, a testösszetétel meghatározás a második konzultáció szerves részét képezi, de önálló vizsgálatként is kérhető, ennek időtartama kb. 15 perc, az értékek elemzésében a dietetikusok segítenek és további iránymutatást is adnak.
PCOS – PCO szindróma
Sorozatunk következő állomásaként Bara a PCO szindróma megjelenéséről, felismeréséről mesélt. Bara az egyik legrégebbi páciensünk, mára 3 gyermek anyukája, aki életmód coachként és mentorként is segíti a sorstársakat. Az IRánytű Blogon személyes és szakmaibb írásaiban tizenévek tapasztalatát osztja meg kapaszkodót nyújtva az útkereséshez. Szakmai cikkeit dietetikusunk lektorálja.”
A PCOS egy tünet-együttes neve, tipikus női probléma, amely nagyjából minden 10. nőt érint ilyen vagy olyan formában – mégis nagyon kevesen ismerik.
Az elnevezés egy kissé félrevezető, hiszen a “policisztás ovárium szindróma” csupán az egyik – nem is mindig jelenlévő – tünetre utal: a sok, apró cisztára a petefészekben.
Megtévesztő már csak amiatt is, hogy egy nőgyógyászati jelenséget emel ki, holott alapvetően nem a petefészek beteg, ezek az elváltozások csupán tünetei a szindrómának. Maga a probléma nem nőgyógyászati kérdés, ennél sokkal szerteágazóbb: belgyógyászati, diabetológiai, endokrinológiai szakterület.

A PCOS hátterében ugyanis (az esetek döntő többségében) a szénhidrát-anyagcsere valamilyen fokú zavara, az inzulinrezisztencia (IR) áll, nem beszélve a PCOS mellé gyakran társuló egyéb hormonális eltérésekről (pajzsmirigy hormonok, nemi hormonok, alvásciklus- és hangulatszabályozó hormonok, etc), melyeket a PCOS-sel párhuzamosan szintén figyelemmel kell kísérni. Ezek kezelése megint csak endokrinológiai terület.
Magát a PCO szindrómát (azaz PCOS-t, egyes forrásokban PCOD-t) jelenleg az u.n. rotterdami kritériumok alapján mondják ki. Eszerint PCOS-ról beszélünk, ha az alábbi 3 pontból legalább 2 teljesül:
- Peteérési- és/vagy ciklus-zavar (rendszertelen a havivérzés vagy a ciklus során nem figyelhető meg peteérés)
- Férfihormon-túlsúly tünetei (azaz hiperandrogén tünetek: aknés bőr, erőteljesebb szőrnövekedés, hajhullás, hasra történő hízás) és/vagy laboratóriumi jelei (pl.emelkedett tesztoszteron szint)
- Policisztás ováriumok észlelése ultrahanggal (mindkét petefészekben 8-10 mm-es kis ciszták találhatók, amelyek gyakran gyöngyfüzérszerűen helyezkednek el)
- és más endokrin betegség kizárható.
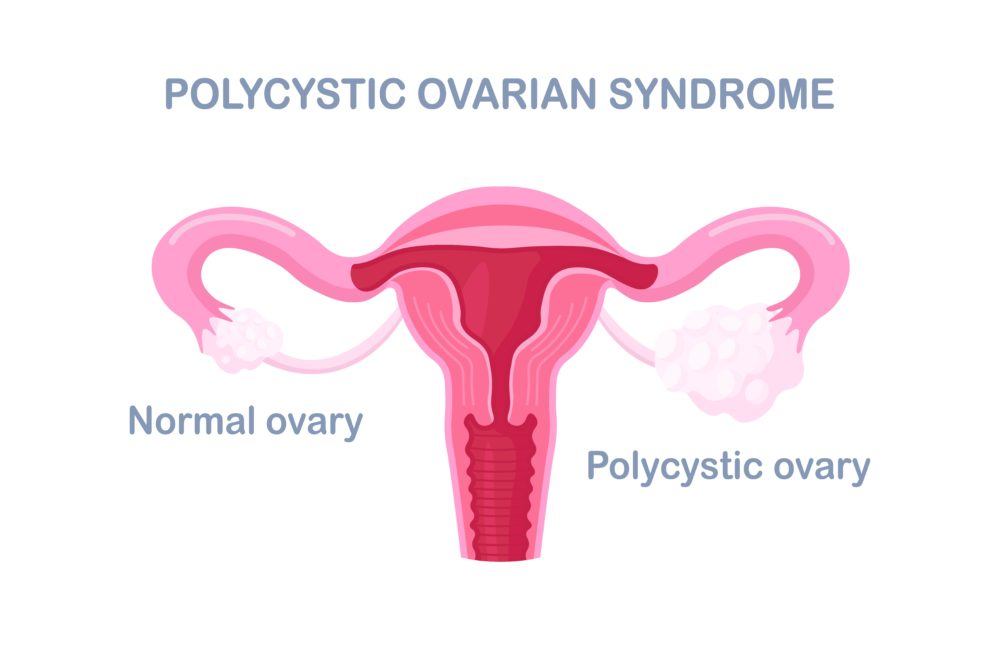
A fentiek kombinációi szerint a szakirodalom a PCOS 4 fenotípusát különbözteti meg:
- Teljes PCOS, amikor mindhárom tüneteggyüttes jelen van
- Hiperandrogén tünetek + ciklus/peteérés zavarai (ciszták nélkül)
- Hiperandrogén tünetek + petefészek ciszták (cikluszavar nélkül)
- Ciklus/peteérés zavara + petefészek ciszták (hiperandrogén tünetek nélkül)
Ez tehát többek között azt is jelenti, hogy bőven lehet az ember lánya
- PCOS-es anélkül, hogy egy fia cisztája is lenne,
- lehet PCOS-es teljesen szabályos ciklus mellett,
- lehet PCOS-es több gyermek anyjaként is, vagy
- lehet PCOS-es egy szál hiperandrogén tünet nélkül is.
Tehéntej kontra növényi ital? Hogyan szerepelhetnek étrendünkben?
Csengeri Lilla, Intézetünk egyik kiváló dietetikusa ismét meghívást kapott a Duna Televízió Almárium című műsorába, hogy arról meséljen tehéntej vagy inkább növényi ital kerüljön a bögrébe?
Az interjúban az alábbi összefüggések, tévhitek és hasznos tudnivalók hangzottak el:
Egészséges emberek számára a tej és tejtermékek fogyasztása nagyon fontos részei az étrendnek. Fehérje-, vitamin- és ásványianyag forrást biztosítanak szervezetünknek. Amennyiben nincs orvosilag igazolt kizáró ok a tejtermékek fogyasztását illetően, nyugodtan fogyasszuk őket és ne vegyük ki az étrendünkből. Ezen esetben használhatjuk étkezéseink színesítésére a növényi italokat, melyekből manapság széles kínálat áll rendelkezésünkre. Jellemzően vegetáriánus, vegán étrendben, tejcukor érzékenység vagy tejfehérje allergia esetén jellemző ezen italok fogyasztása.

Az életkor előrehaladtával kevésbé toleráljuk a tejtermékeket?
Igen, ugyanis a szervezet laktóz-(tejcukor) bontó képessége csökken, de nem mindenkinél egyforma módon.
Laktózérzékenység esetén nem kell kizárni a tejet és tejtermékeket az étrendből, hanem egyéni tolerancia alapján kell beállítani miből szükséges a laktózmentes, miből pedig a hagyományos verzió. A hosszabb érlelésű sajtok eredendően olyan minimális laktózt tartalmaznak, melyek a tejcukorérzékenyek számára is beilleszthetők. A joghurt egyéni érzékenység kérdése, mert ott a probiotikumok bontják a tejcukor nagy részét és abban is kevesebb laktóz van.
A tej és tejtermékek nagyon fontos fehérje és kalcium források. Mellé a növényi italokat az étrendünk színesítésére használjuk csak, amennyiben valamilyen orvosilag igazolt probléma nem indokolja a tej és tejtermékek teljes kizárását.
Divat lett a növényi italok fogyasztása?
A válasz határozottan igen. Viszont ezzel vigyázni kell, hiszen ha egy teljes élelmiszer csoportot indokolatlanul kizárunk az étrendünkből, azaz a tej és tejtermékeket, az fontos tápanyag veszteségeket okozhat.
Ha valaki orvosilag igazoltan tejfehérje allergiás és ki kell zárnia az összes tejterméket, tejet és tejszármazékot, akkor is érdemes dietetikus szakemberhez fordulni, aki segít megtalálni a kieső tápanyagok helyettesítését. Pl. az elegendő fehérjét több hal, tojás, hús fogyasztásával lehet pótolni.
Figyelni kell a kalcium bevitelre, ami például olajos magvakból, zöldségekből, ásványvizekből vihető be a szervezetbe, de mindig személyre kell szabni.
Ha valaki tudja emészteni a tejcukrot felesleges és indokolatlan a laktózmentes termékeket választani. Amennyiben negatív tüneteket észlel magán a normál tejtől, akár hasmenés, puffadás, emésztőrendszeri diszkomfort érzet, akkor érdemes egy kivizsgálásra elmenni, ahol fény derülhet a laktózérzékenységre.
Mit ad a szervezetnek a tejfogyasztás?
A tej és tejtermékek nagyon fontos fehérje és kalciumforrások. Könnyű energiaforrást jelentenek szervezetünk számára, hiszen zsírtartalmuk könnyen emészthető. A joghurt és kefír előnye például, hogy probiotikumokat tartalmaznak, melyek pozitív hatással vannak a bélflórára, emésztőrendszerre és szintén fontos kalcium források, éppen ezért egy egészséges étrend fontos részét képezik.
Zsírszegény vagy nem zsírszegény tej-tejtermék?
Ha túlsúly áll fenn, akkor mindenképpen a zsírszegény verzió választása indokolt. Ha valakinek nem ízlik a 1.5%-os tej és inkább a 2.8%-os verziót fogyasztja szívesebben, akkor a joghurt kontra tejföl fogyasztásnál a joghurt választása javasolt, hiszen annak 0,5-1.5 % verziója is létezik és itt jobban tudunk a zsírbevitellel kompenzálni .
Nem feledkezhetünk meg arról sem, hogy a sajtoknak magas még a zsírtartalma. Túlsúly, elhízás esetén a sajtok light változatát kell választani.

Mi a helyzet a szójaitallal?
A növényi italok közül a szójának a legmagasabb a fehérje tartalma, viszont arra figyelni kell, hogy a növényi fehérjék nem olyan hasznosulásúak, mint az állati fehérjék. A szójaital hiába közelíti meg a tejnek a fehérje tartalmát mégis más a biológiai hasznosulása, tehát beilleszthető az étrendbe, de teljes mértékben nem helyettesíti az állati fehérjék bevitelét. Bizonyos hormonális problémák fennállása esetén a szójaitalt nem szoktuk javasolni, de ez már az egyéni étrend-összeállítás része.
Végül nézzünk egy összefoglalót, melyből kiderül az állati eredetű tejek és növényi italok hogyan szerepelhetnek étrendünkben?
A tehéntej gyorsan felszívódó szénhidrát-forrásnak számít, 1 dl-ben 5 g gyors szénhidrát található.
A növényi italok közül a kókusz- és a mandulaital hozzáadott cukor nélkül elhanyagolható szénhidráttartalmúak. Figyeljünk rá, hogy ne tartalmazzanak hozzáadott cukrot, ezt mindig az összetevők listájában keressük (a tápérték-táblázatban lévő cukor természetes cukortartalmat is jelöl).

A zabital és a rizsital gyors szénhidrátforrások. Ezekből is van olyan fajta, amiben van hozzáadott cukor.
A tehéntej teljes értékű fehérjéket tartalmaz, jó fehérjeforrás. A fent említett növényi italok fehérjetartalma viszont minimális.
Amennyiben nincs a tehéntej összetevőivel kapcsolatban fennálló allergia vagy intolerancia, akkor gyors szénhidrátforrásként számolva beilleszthető az étrendbe. Laktóz-intolerancia (tejcukor-érzékenység) esetén a laktózmentes formát ajánlott választani.
Tejfehérje-allergia fennállása esetén teljes mértékben ki kell zárni az étrendből a tejet, tejtermékeket és az élelmiszerekben található tejszármazékokat is, ilyen esetben a növényi alapú italok beilleszthetőek.
IR diéta esetén a kókusz- és mandulaitalnak az az előnye, hogy elhanyagolható szénhidráttartalmuk miatt bármelyik napszakban beilleszthetőek és szénhidrátként nem kell őket számolni. Ezek étrendbe illesztése úgy ajánlott, hogy mellette megvalósul az elegendő fehérje- és kalciumbevitel a tej és tejtermékek fogyasztásával.





